Wissen zu Demenz
Das Wissen über Symptome, Verlauf und Auswirkungen von Demenz-Erkrankungen kann Ihnen helfen, den Betroffenen besser beistehen zu können. Sie können lernen, deren veränderte Lebens- und Gefühlswelt zu akzeptieren und sich auf sie einzulassen. So können Sie der Herausforderung „Demenz“ begegnen. Es ist hilfreich, sich mit der Krankheit zu befassen und sich mit Gleichgesinnten auszutauschen, um die Betreuung und Versorgung von Menschen mit Demenz besser zu bewältigen. Wissen zu Demenz ist nicht nur Faktenwissen. Auch Selbsterfahrung kann Verständnis schaffen. Mehr Informationen zu diesem Thema finden Sie hier.
Inhalt
Was ist Demenz?
Unter Demenz versteht man ein Muster von Symptomen, das viele verschiedene Ursachen haben kann. Das Hauptmerkmal der Demenz ist eine Verschlechterung von mehreren geistigen (kognitiven) Fähigkeiten im Vergleich zum früheren Zustand. Die Demenz ist keine reine Gedächtnisstörung.
Zu den betroffenen Fähigkeiten zählen neben dem Gedächtnis Aufmerksamkeit, Sprache, Auffassungsgabe, Denkvermögen und Orientierungssinn (kognitive Leistungen). Menschen mit Demenz haben zunehmende Schwierigkeiten, sich neue Informationen einzuprägen, die Konzentration auf einen Gedanken oder Gegenstand zu richten, sich sprachlich (in Wort und Schrift) auszudrücken, die Mitteilungen anderer zu verstehen, Situationen zu überblicken,
Zusammenhänge zu erkennen, zu planen und zu organisieren, sich örtlich oder zeitlich zurecht zu finden und mit Gegenständen umzugehen. Die Fähigkeiten sind soweit eingeschränkt, dass gewohnte Alltagstätigkeiten nicht mehr wie zuvor ausgeübt werden können. Die Symptome einer Demenz können ein sehr unterschiedliches Muster aufweisen. Ihr Ausprägungsgrad reicht von geringen Veränderungen bis zum völligen Verlust der Selbstständigkeit.
Quelle: Prevalence of dementia in Europe. Luxembourg, Alzheimer Europe 2013; Vieira et al., Epidemiology of early-onset dementia: a review of the literature. Clin Pract Epidemiol Ment Health 2013
Zahlen und Fakten
Mit zunehmendem Alter steigt die Wahrscheinlichkeit, dass eine Demenz auftritt. Von den 60-Jährigen ist nur jeder Hundertste betroffen, von den 80-Jährigen dagegen fast jeder Sechste, und von den über 90-Jährigen sogar nahezu jeder Zweite. In Deutschland leiden gegenwärtig 1,7 Millionen Menschen an einer Demenz.
Jedes Jahr erhöht sich die Zahl um etwa 40.000. Weil die Lebenserwartung weiter steigen wird und geburtenstarke Jahrgänge das höhere Alter erreichen, wird die Zahl der Betroffenen bis zum Jahr 2050 auf etwa 3 Millionen steigen.
Ursachen
Rund 80 % aller Demenzen werden durch Krankheiten des Gehirns hervorgerufen, bei denen aus teilweise noch unbekannten Gründen Nervenzellen allmählich verloren gehen (neurodegenerative Krankheiten). Die häufigsten davon sind die Alzheimer-Krankheit, die Lewy-Körperchen-Krankheit sowie Erkrankungen des Stirnhirns (Frontotemporale Degenerationen).
An zweiter Stelle der Ursachen stehen Erkrankungen der Blutgefäße des Gehirns. Sie kommen oft in Verbindung mit der Alzheimer-Krankheit vor, besonders bei Menschen, die in höherem Alter erkranken. Wenn sie zusätzlich vorhanden sind, treten die Symptome der Alzheimer-Krankheit früher auf und sind stärker ausgeprägt.
Darüber hinaus gibt es zahlreiche weitere, insgesamt jedoch seltene, Ursachen der Demenz. Dazu zählen einige neurologische Erkrankungen, Stoffwechselkrankheiten, Infektionen, Schädelhirnverletzungen, Tumoren, Blutungen, Vitamin- und Hormonmangelzustände sowie Abflussbehinderungen des Nervenwassers im Gehirn (Liquor). Nur in sehr seltenen Fällen (weniger als 2 %) ist die Ursache behebbar, so dass Hirnleistungen verbessert oder wiederhergestellt werden können.
Quelle: Schneider et al., Neurology 69: 2197-2204, 2007
Demenzformen
Demenzen werden in primäre (90%) und sekundäre Formen (10%) unterteilt.
Primäre Demenzursachen sind solche, bei denen der Krankheitsprozess direkt im Gehirn beginnt. Sie sind nach heutigem Kenntnisstand irreversibel, sie können also nicht mehr rückgängig gemacht werden. Unter die primären Demenzursachen fallen Alzheimererkrankungen (60%), vaskuläre Erkrankungen wie Arteriosklerose (20%) und Mischformen (10%). Ungefähr 1/3 der Parkinsonpatienten entwickelt eine Demenz, die ebenso der primären Ursache zuzuordnen ist.
Weitere primäre Demenzursachen sind die frontotemporale Demenz (Morbus Pick) und die Lewy-Körper-Erkrankung.
Mit den sekundären Demenzursachen sind solche gemeint, bei denen die Demenz Folge einer anderen Grunderkrankung ist. Die Demenz entsteht z.B. durch Stoffwechselstörungen, wie eine Schilddrüsenunterfunktion, durch Herzinsuffizienz, Vitaminmangel, chronische Vergiftungen / Infektionen (z.B. als Korsakow-Syndrom), Tumore oder Normaldruckhydrozephalus (Abflussstörung der Hirnrückenmarksflüssigkeit).
Nur circa 60% der Demenzen werden entdeckt, davon werden nur 20% zu einer Behandlung überwiesen.
Alzheimer
Die Alzheimerkrankheit entsteht durch ein Zusammenwirken verschiedener Faktoren, die das Absterben von Hirnnervenzellen und ihren Verbindungen bewirken. Eine Rolle spielen dabei Eiweißablagerungen (Plaques) und die Verminderung von Botenstoffen, wie dem Acetylcholin, welches für die Konzentration und Merkfähigkeit zuständig ist. Kennzeichnend für die Alzheimerkrankheit ist eine schleichende, kontinuierliche Verschlechterung des Zustandes.
Ein höheres Risiko zu erkranken, bzw. die Krankheit nicht für eine längere Zeit kompensieren zu können, haben Menschen mit geringerer Bildung, wenig geistiger Tätigkeit und kaum sozialen Kontakten. Erbliche Faktoren sind seltener Ursache einer Demenz. Sie spielen aber bei einigen der Erkrankungen, die schon vor dem 60. Lebensjahr beginnen eine Rolle.
Vaskuläre Demenz
Bei den gefäßbedingten (vaskulären) Demenzen kommt es aufgrund von Durchblutungsstörungen zur Erkrankung. Auslöser können z.B. mehrere kleine Schlaganfälle sein. Der Verlauf ist schwankender. Häufig kommt es zusätzlich zu neurologischen Störungen: ersichtlich im Gangbild, in der Koordination, bei den Empfindungen oder seltenerweise auch in epileptischen Anfällen. Risikofaktoren für gefäßbedingte Demenzen sind Rauchen, Diabetes, Bluthochdruck, Herzerkrankungen und Fettstoffwechselstörungen.
Frontotemporale Demenz
Bei einer frontotemporalen Demenz (FTD, Morbus Pick) findet eine Veränderung des Serotoninstoffwechsels in den vorderen Hirnabschnitten statt. Bei den Erkrankten sind eher die Flexibilität und Persönlichkeit als die Merkfähigkeit betroffen.
Der Krankheitsbeginn ist meist früher (schon ab 20 Jahren, im Mittel liegt er bei 58 Jahren). Hier liegt ein höheres Risiko der Vererbung vor. Bei der Diagnostik kann es aufgrund der Persönlichkeits- und Verhaltensveränderungen zu Verwechslungen mit psychischen Störungen (Depression, Burn-out-Syndrom, Schizophrenie oder Manie) kommen. Medikamentös sind die Patienten schwierig zu behandeln, da sie häufig sehr empfindlich gegenüber Nebenwirkungen von Neuroleptika reagieren.
Lewy-Körper-Demenz
Die Lewy-Körper-Demenz ähnelt der Alzheimer-Krankheit sehr stark, wodurch sie schwer voneinander zu unterscheiden sind. Es ist deshalb nicht leicht zu klären, in welchem Umfang Mischformen der beiden Demenzen vorkommen.
Kennzeichnend für eine Lewy-Körper-Demenz sind:
- starke Schwankungen der geistigen Leistungsfähigkeit und der Aufmerksamkeit
- optische Halluzinationen, die oft sehr detailreich sind
- leichte Parkinsonsymptome (unwillkürliches Zittern der Hände, Steifigkeit der Bewegungen)
Demenz im jüngeren Lebensalter
Auch wenn die Zahl der Demenzerkrankungen mit dem Alter stetig ansteigt, gibt es durchaus Menschen, die bereits vor ihrem 65. Lebensjahr an einer Demenz erkranken.
Im Alter von 45 bis 65 Jahren ist etwa jeder 1.000ste betroffen, in Deutschland zwischen 20.000 und 24.000 Menschen. Weniger als 2% aller Demenzerkrankungen fallen auf das Alter unter 65 Jahren. Deshalb ist der Weg zur Diagnose einer Demenz im jüngeren Alter häufig langwierig, da einfach nicht damit gerechnet wird. Oft liegt dann eine Frontotemporale Demenz vor. Auch der Anteil der erblichen Varianten ist höher.
Symptome und Verlauf
Das Muster der Symptome einer Demenz hängt davon ab, welche Bereiche des Gehirns durch die zu Grunde liegende Krankheit geschädigt werden. Zwischen dem Ausmaß der Veränderungen im Hirngewebe und der Stärke der Symptome besteht in der Regel kein enger Zusammenhang. Deswegen kann eine Krankheit über viele Jahre symptomlos und unbemerkt bleiben. Eine weitere Folge ist, dass der Demenz in den meisten Fällen ein Zustand vorausgeht, in dem die Betroffenen nur leichtgradig beeinträchtigt sind.
Außerdem werden die Leistungseinschränkungen und Verhaltensänderungen nicht allein durch das Ausmaß der Schädigung des Hirngewebes bestimmt, sondern auch durch den individuellen Bildungsgrad und den Trainingszustand des Gehirns. Eine Einteilung in Schweregrade gibt es für die Demenz bei Alzheimer-Krankheit. Sie orientiert sich am Grad der Selbständigkeit bzw. am Unterstützungsbedarf und unterscheidet drei Abschnitte: leichtgradige Demenz, mittelschwere Demenz und schwere Demenz. Da die Symptome im Allgemeinen allmählich fortschreiten, sind die Übergänge zwischen diesen Stadien fließend.
Stadien der Demenz
| Stadium | Leichtgradige Demenz | Mittelschwere Demenz | Schwere Demenz |
| Selbstständige Lebensführung | geringfradig eingeschränkt | hochgradig eingeschränkt | nicht möglich |
| Unterstützungsbedarf | bei anspruchsvollen Tätigkeiten | bei einfachen Tätigkeiten und Selbstversorgung | bei allen Tätigkeiten |
Diagnostik
Bedeutung der Diagnose
Die Diagnose ist aus mehreren Gründen wichtig. Sie erklärt die verminderte Leistungsfähigkeit und die Verhaltensänderungen der Betroffenen und kann dadurch entlastend wirken. Unter Umständen deckt sie eine behandelbare Krankheit als Ursache der kognitiven Einschränkungen und Verhaltensänderungen auf.
Die Diagnose ist die Voraussetzung für den Behandlungsplan und erleichtert den Zugang zu Hilfsmöglichkeiten. Darüber hinaus ist die Diagnose eine Grundlage für die weitere Lebensplanung. Bei erblichen Krankheiten hat die Diagnose auch eine Bedeutung für die Geschwister und Kinder der Betroffenen.
Diagnostische Untersuchungen
Erster Ansprechpartner bei einem Demenzverdacht ist in der Regel der Hausarzt. Dieser wird den Betroffenen zur weiteren Abklärung an eine Fachärztin/ einen Facharzt (Neurolog_innen, Psychiater_innen, Gedächtnisambulanz) überweisen.
Die genaue Diagnostik ist dann eine multiprofessionelle Aufgabe:
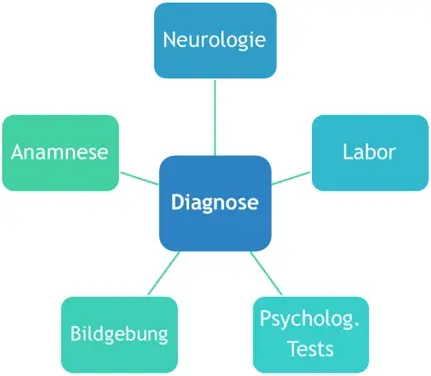
Quelle: https://www.demenz-pflege-bayern.de/demenz/basisinformationen/diagnostik/
Behandlung/Therapie
Die Behandlung einer Demenzerkrankung umfasst ein breites Spektrum von therapeutischen Maßnahmen.
Im Idealfall sind sie miteinander verbunden und koordiniert, so dass Betroffene und ihre Angehörigen zur richtigen Zeit die notwendige Behandlung und Unterstützung erhalten.
Medizinische Grundbehandlung
Außer den Behandlungsmaßnahmen, die sich auf die Demenz beziehen, ist weiterhin eine allgemeine medizinische Versorgung notwendig. Sie soll dafür sorgen, dass der körperliche Gesundheitszustand der Betroffenen möglichst gut ist. Dazu gehört, dass sie nicht unter Schmerzen leiden, ausreichend Nahrung und Flüssigkeit zu sich nehmen, und dass Bewegungseinschränkungen behandelt oder ausgeglichen werden. Auch der Zustand der Zähne sollte regelmäßig untersucht und eventuelle Hör- und Sehbehinderungen sollten ausgeglichen werden.
Nicht-medikamentöse Behandlung
Zur Förderung von kognitiven Leistungen und Alltagsfähigkeiten, zur Abschwächung von Verhaltensstörungen und zur Verbesserung des Wohlbefindens sind nicht-medikamentöse Behandlungsformen besonders geeignet. Für eine ganze Reihe von nicht-medikamentösen Behandlungsverfahren konnten Wirksamkeit und Nutzen belegt werden. Einige haben das Ziel, kognitive Fähigkeiten zu trainieren oder aufrecht zu erhalten (Hirnleistungstraining). Andere sind darauf gerichtet, Alltagsfähigkeiten zu verbessern oder zu stabilisieren (Ergotherapie), das seelische Wohlbefinden zu verbessern und schwierige Verhaltensweisen wie Unruhe oder Reizbarkeit einzudämmen (Verhaltenstherapie, Erinnerungstherapie, Musiktherapie). Wieder andere bemühen sich darum, die körperliche Fitness zu fördern (Physiotherapie). Ein Teil der genannten Behandlungsverfahren sind durch den Hausarzt verordnungsfähig. Sie sind in verschiedenen Stadien der Demenz in unterschiedlicher Weise geeignet.
Medikamente zur Aufrechterhaltung von kognitiven Leistungen und Alltagsfähigkeiten
Die Cholinesterase-Hemmer Donepezil, Galantamin und Rivastigmin verbessern die Signalübertragung zwischen Nervenzellen, die durch den Überträgerstoff Acetylcholin vermittelt wird. Sie können die kognitiven Leistungen bis zu einem Jahr und die Alltagsfähigkeiten für mehrere Monate aufrechterhalten. Diese Medikamente sind zugelassen für die Behandlung der leichtgradigen bis mittelschweren Demenz bei Alzheimer-Krankheit. Rivastigmin kann auch zur Behandlung der Demenzen bei Parkinson-Krankheit und bei der eng verwandten Lewy-Körperchen-Krankheit (außerhalb der offiziellen Zulassung) eingesetzt werden. Der Glutamat-Rezeptor-Modulator Memantine optimiert die Informationsweiterleitung zwischen Nervenzellen, indem er der übermäßigen Glutamat-Ausschüttung im Gehirn entgegenwirkt. Auch dadurch wird das Fortschreiten der Symptome verzögert. Memantine ist zugelassen für die Behandlung der mittelschweren bis schweren Demenz bei Alzheimer-Krankheit und hat sehr geringe Nebenwirkungen. Gegenwärtig werden neue Substanzen entwickelt, die den Untergang von Nervenzellen bei der Alzheimer-Krankheit und bei den Frontotemporalen Degenerationen verlangsamen. Diese Wirkstoffe verhindern die Entstehung von Beta-Amyloid (Sekretase-Blocker), entfernen Beta-Amyloid aus dem Gehirn (Antikörper) oder verhindern die Zusammenlagerung des Tau-Proteins.
Prävention
Geistig und körperlich aktiv zu bleiben, soziale Kontakte zu pflegen und eine gesunde Ernährung können das Demenzrisiko reduzieren, den Verlauf einer bestehenden Demenz positiv beeinflussen und tragen allgemein zur Lebensqualität bei.
Quellen:
- Kurz et al. (2019). Deutsche Alzheimer Gesellschaft e.V.
Selbsthilfe Demenz (Hrsg.). Demenz. Das Wichtigste. Ein kompakter Ratgeber. - https://www.deutsche-alzheimer.de/demenz-wissen/andere-demenzformen